Jaké máme další možnosti snížit krevní tlak bez užití antihypertenziva
What other possibilities of reducing blood pressure we have, apart from antihypertensives
Reaching the target value of blood pressure is still a big problem. A mere 30% of treated hypertensives reach blood pressure values < 140/90 mm Hg. Hypertensive patients often exhibit further risk factors (RF) – diabetes mellitus, dyslipoproteinemia, excess weight, obesity and hyperuricemia, all of which are covered by the definition of the metabolic syndrome. The cardiovascular risks associated with the individual risk factors are not summed, they are multiplied. Unfortunately, the respective RFs have been treated separately until now. However, an effort has been made to treat individual RFs in the way that may positively affect other RFs. The paper focuses on the treatment of type 2 diabetes mellitus, dyslipidemia, excess weight, obesity and hyperuricemia, taking account of possible influencing blood pressure values.
Key words:
allopurinol – blood pressure – glyflozin – hypertension – metabolic syndrome
Authors:
Miroslav Souček
Authors‘ workplace:
II. interní klinika LF MU a ICRC FN u sv. Anny v Brně
Published in:
AtheroRev 2016; 1(3): 155-159
Category:
Reviews
Overview
Dosáhnout cílové hodnoty krevního tlaku je stále velkým problémem. Pouze 30 % léčených hypertoniků dosahuje hodnot < 140/90 mm Hg. Pacienti trpící hypertenzí mají často další rizikové faktory (RF), diabetes mellitus, dyslipoproteinemii, nadváhu, obezitu, hyperurikemii, které se společně skrývají v definici metabolického syndromu. Kardiovaskulární riziko spojené s jednotlivými RF se nesčítá, ale násobí. Bohužel zatím léčíme jednotlivé RF odděleně. Nicméně je snaha, aby léčba jednoho RF mohla pozitivně ovlivnit jiné RF. Článek je zaměřen na léčbu diabetes mellitus 2 typu, dyslipidemii, nadváhu, obezitu a hyperurikemii k možnému ovlivnění hodnot krevního tlaku.
Klíčová slova:
alopurinol – glifloziny – hypertenze – metabolický syndrom – tlak krve
Úvod
Prevalence hypertenze se pohybuje v ČR u osob ve věku 25–64 let okolo 40 % se zřetelným nárůstem ve vyšších věkových skupinách (v dekádě od 55 do 64 let má hypertenzi 72 % mužů a 65 % žen), přičemž asi tři čtvrtiny hypertoniků o své nemoci vědí. Úspěšná kontrola hypertenze, tj. dosažení cílového krevního tlaku (TK) se daří zhruba u 30 % hypertoniků (graf 1).

Hypertenze je často provázena dalšími rizikovými faktory, jako je diabetes mellitus, obezita a dyslipoproteinemie. Hovoříme o metabolickém syndromu (MS), který je v praxi definován od roku 2001 v rámci National Cholesterol Education Program, Adult Treatment Panel III (NCEP, ATP III) [1]. Podle této definice se MS vyskytuje u jedinců se 3 a více z 5 uvedených rizikových faktorů (tab. 1).
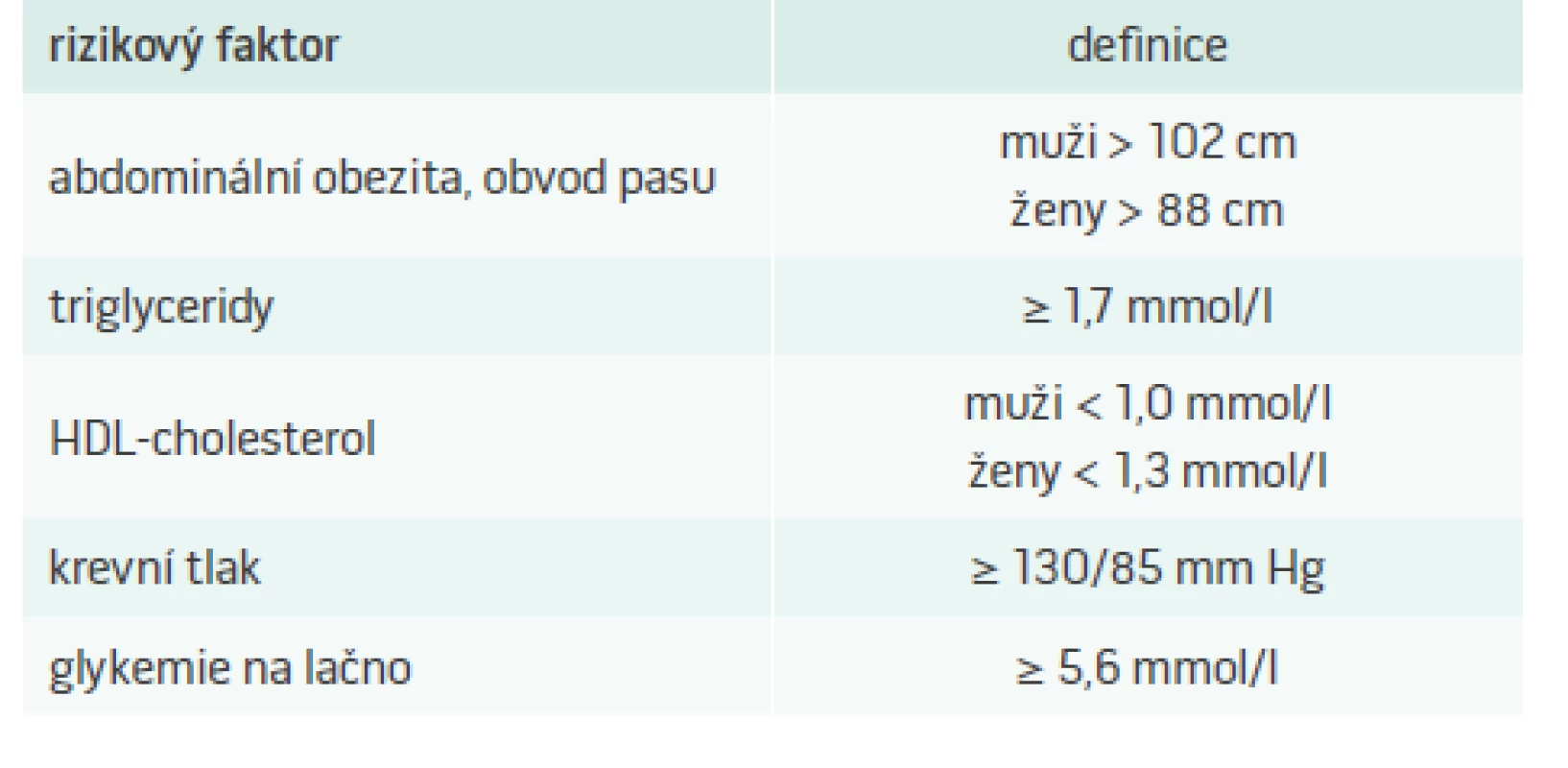
V naší populaci se prevalence MS u mužů vyšetřených ve 3 nezávislých souborech v letech 1998–2009 nemění: 38,3 % – 35,9 % – 37,6 %. U žen výskyt MS dokonce významně klesá: 29,7 % –26,9 % –25,9 % (< 0,05). Nejčastějšími rizikovými faktory u obou pohlaví byl vyšší TK, druhým nejčastějším rizikovým faktorem u mužů byla vyšší hladina TG, zatímco u žen větší obvod pasu [2].
Kardiovaskulární riziko spojené s jednotlivými rizikovými faktory se nesčítá, ale násobí. Proto přítomnost více rizik u jednoho nemocného akceleruje cévní změny a zvyšuje celkové riziko exponenciálně. Příkladem za všechny může být mnohokrát citovaná studie INTERHEART. Hypertenze v této práci zvyšovala riziko infarktu myokardu přibližně 2násobně a dyslipidemie byla spojena s 3,3násobným zvýšením rizika. Hypertonik s dyslipidemií měl riziko infarktu více než 6krát zvýšené ve srovnání se zdravou kontrolou. Toto riziko roste s každým dalším rizikovým faktorem: nemocný s hypertenzí, dyslipidemií a diabetem, který navíc kouří, má riziko velké aterotrombotické komplikace více než 40násobně vyšší než zdravá osoba [3]. Patofyziologickým podkladem MS je inzulinová rezistence a/nebo zvýšená sympatická aktivita CNS. Bohužel nemáme v současné době žádný lék, který by ovlivnil inzulinovou rezistenci nebo zvýšenou aktivitu sympatického nervového systému, a tím příznivě ovlivnil všechny RF metabolického syndromu. Proto léčíme jednotlivé rizikové faktory odděleně. Platí ovšem, že léčbou jednoho rizikového faktoru bychom neměli nepříznivě ovlivnit jiný RF, naopak bychom se měli snažit na další rizikový faktor působit příznivě. Pojďme se tedy podívat, zda léčbou rizikových faktorů MS můžeme ovlivnit příznivě vysoký krevní tlak.
Léčba hyperglykemie a arteriální hypertenze
Arteriální hypertenze je u diabetiků velmi častá a její výskyt se pohybuje okolo 70–80 %. Dosáhnout cílové hodnoty tlaku okolo 130/80 mm Hg je obtížné i při léčbě blokátory systému renin-angiotenzin, které jsou základem farmakologické léčby. Asi v 80 % případů musíme podávat kombinační terapii. V poslední době se ukazuje, že TK mohou snižovat i některá nová antidiabetika. Velmi mírný pokles TK byl pozorován při podávání některých GLP1-agonistů a gliptinů. Významné snížení TK je pozorováno při léčbě inhibitory SGLT2 (glifloziny), tab. 2.
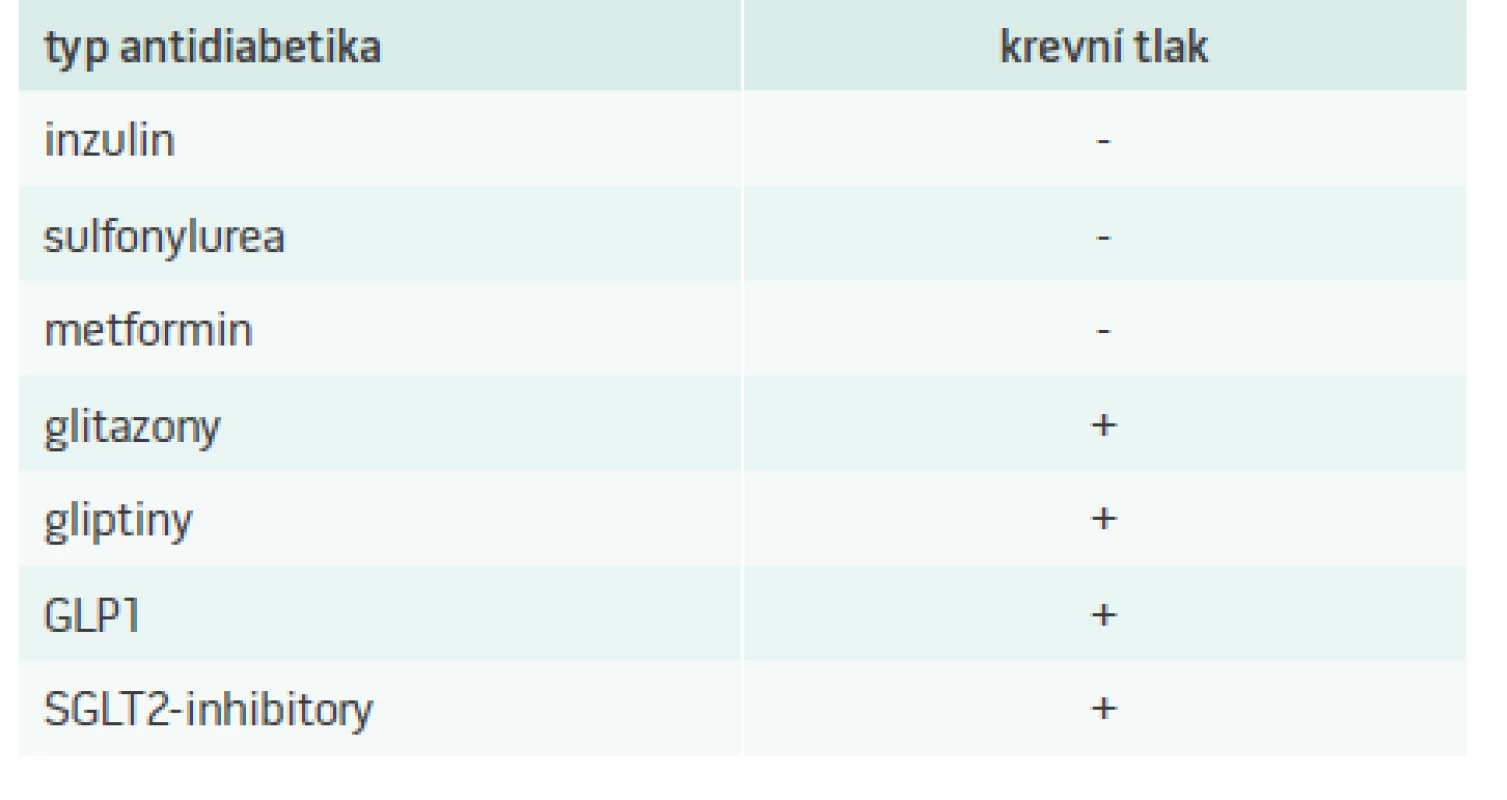
Mechanizmus mírného antihypertenzního účinku inkretinů může souviset s poklesem hmotnosti [4]. Ovlivnění BMI je však významnější u GLP1-agonistů než u gliptinů. Studie s GLP1-agonisty (exenatid, liraglutid) prokázaly mírný pokles systolického i diastolického TK [5,6] v závislosti na vstupních hodnotách TK. Mírný pokles TK po GLP1-agonistech je nejspíše způsoben snížením periferní cévní rezistence, neboť jak po exenatidu, tak po liraglutidu dochází k mírnému současnému vzestupu srdeční frekvence [7]. Údaje o antihypertenzním účinku gliptinů (DPP4) jsou nejasné a kontroverzní. Podle některých údajů byl pozorován mírný pokles TK, jiné studie jej nezaznamenaly. Nedávné velké mortalitní studie s gliptiny (aloglipitin ve studii EXAMINE, saxagliptin ve studii SAVOR, sitagliptin ve studii TECOS) data o případném ovlivnění TK neuvádějí [8,9,10].
Glifloziny a krevní tlak
Novým mechanizmem v léčbě diabetu je blokáda reabsorpce glukózy v renálních tubulech – 90 % glukózy se běžně vstřebává transportérem SGLT2 (sodium glukose transporter 2) a jen asi 10 % pomocí SGLT1. Glifloziny blokují selektivně přenašeč glukózy SGLT2 v ledvině. Glukóza se běžně za fyziologického stavu kompletně vstřebává a glifloziny vstřebávání blokují. Bylo provedeno mnoho studií, jejichž výsledky ukazují, že glifloziny (dapagliflozin, kanagliflozin, empagliflozin) snižují i krevní tlak. Změny krevního tlaku jsou dlouhodobé a jsou prokazatelné u všech 3 látek ve všech kombinacích s antidiabetiky i v monoterapii. Efekt na TK není u gliflozinů nevýznamný. Výrazné snížení systolického i diastolického TK je dokonce přítomno u pacientů s nedostatečným efektem léčby ACE-inhibitory [11], či dokonce i kombinací antihypertenziv – ve studii, v níž selhávala léčba diuretiky, kalciovými blokátory a centrálními adrenergními blokátory. [12] Průměrná redukce ambulantního 24hodinového monitorování TK ve 12 týdnu léčby dosáhla po podání 10 mg dapagliflozinu – 9,6 mm Hg vs -6,7 mm Hg po podání placeba a u diastolického TK pak -5,8 mm Hg po podání dapagliflozinu a -4,8 mm Hg po podání placeba. Jaký je tedy mechanizmus snížení krevního tlaku při podávání gliflozinů? Nejjednodušší výklad poklesu TK, který se nabízí, je souvislost s poklesem hmotnosti a s dehydratací. K výraznější dehydrataci pacientů však nedochází a rovněž nedochází k výrazným ztrátám natria. Ve skutečnosti se denně ztrácí navíc jen 1 porce moči (asi 300 ml). Výklad změn krevního tlaku musí tedy pravděpodobně být komplexní. Glifloziny představují novou skupinu antidiabetik, která prokazatelně snižuje krevní tlak. To je pravděpodobně vyvoláno komplexním metabolickým a hormonálním mechanizmem. Přestože tyto léky nejsou indikovány jako antihypertenziva, je třeba s jejich efektem na TK počítat. Je zajímavé, že nové studie ukazují, že dokonce dokážou snížit TK i u hypertoniků rezistentních na běžnou léčbu [13].
Mechanizmus snížení krevního tlaku glifloziny:
- diuretický účinek
- snížení BMI u obézních
- remodelace glomerulů
- snížení tuhostí arterií
Nepříznivý vliv hypertenze a dyslipidemie na cévní stěnu byl pozorován opakovaně. Dyslipidemie může zvýšit TK navozením endoteliální dysfunkce charakterizované snížením produkce vazorelaxačních působků. Arteriální hypertenze prokazatelně mění kvalitu lipoproteinů (např. zvýšením oxidace LDL-částic), a tím zvyšuje jejich aterogenní vliv. Aktivace systému renin – angiotenzin – aldosteron, jednoho ze zásadních patogenetických mechanizmů zvýšení TK, zvyšuje vychytávání lipidů buňkami a produkci volných kyslíkových radikálů měnících složení a vlastnosti lipoproteinů [14]. Souhrnně lze říci, že hypertenze a dyslipidemie nejenom zesilují svůj negativní účinek na progresi cévních změn, ale navíc se nepříznivě ovlivňují navzájem [15].
Léčba dyslipidemie a arteriální hypertenze
Vzhledem k patofyziologickým vztahům mezi hypertenzí a dyslipidemií se předpokládalo, že léčba jednoho z onemocnění může přinést pozitivní změnu druhého. Existují většinou menší práce potvrzující uvedený předpoklad [16]. Italští autoři sledovali vliv podávání statinů na výši krevního tlaku u 254 hypertoniků po dobu 24 týdnů. Zjistili, že terapie statinem významně snížila hladiny systolického krevního tlaku o 7,6 ± 4 mm Hg a diastolického TK o 5,2 ± 3 mm Hg. Větší pokles TK zaznamenali pacienti mladší 65 let s vyšší vstupní hodnotou TK i hladinou cholesterolu [17]. Bohužel velké randomizované studie hodnotící podávání hypolipidemik u hypertoniků (např. ASCOT, ALLHAT) uvedené pozorování nepotvrdily. Možné vysvětlení souvisí s tím, že efekt statinů na výši TK souvisí s příjmem soli, což nebylo v těchto studiích zohledněno [18].
V roce 2013 byla publikována metaanalýza s cílem zjistit, zda léčba statiny může snížit TK. Zařazeni byli jedinci s hypertenzí i bez hypertenze ve studiích se statiny od roku 1966 do roku 2012. Jednalo se o 18 studií s 5 628 pacienty. U normotenzních jedinců byl rozdíl pro systolický TK +0,03 mm Hg a pro diastolický -0,28 mm Hg. U hypertenzních jedinců byl rozdíl pro systolický TK +1,45 mm Hg a pro diastolický TK -1,32 mm Hg. [19] Nepotvrdilo se tedy očekávání, že léčba statiny u normotenzních a hypertenzních pacientů povede k signifikantnímu snížení TK.
Léčba obezity a arteriální hypertenze
Vliv snížení tělesné hmotnosti na hodnotu TK je dávno a dobře znám a cílené snížení nadměrné tělesné hmotnosti je součástí všech doporučených postupů pro léčbu arteriální hypertenze [20]. V roce 1988 publikoval Staessen et al, že pokles hmotnosti o 1 kg vede k poklesu systolického TK o 2,4 mm Hg a diastolického TK o 1,5 mm Hg [21]. Chirurgické metody v léčbě obezity měly za cíl větší a dlouhodobější poklesy hmotnosti, než jakých bylo dosaženo konzervativními metodami. Pozornost byla věnována výkonům, zmenšujícím kapacitu žaludku, dlouhá léta to byl žaludeční bypass, později bezpečnější, ale méně spolehlivá žaludeční bandáž. Zatímco v léčbě obézních diabetiků 2. typu se metabolická chirurgie plně osvědčila, a to bez ohledu na aktuální hmotnost, v ovlivnění dalších důsledků obezity, včetně hypertenze, již tak úspěšná nebyla. Z více než tisíce pacientů, kterým byl proveden žaludeční bypass, mělo hypertenzi 51 %. Po 1 roce ustoupila hypertenze v 69 % případů, po 5 až 7 letech přetrvával efekt u 66 % nemocných [22]. V menší studii u 95 obézních vedl žaludeční bypass po 1 roce k úplnému ústupu hypertenze u 46 % pacientů [23]. V roce 2014 byly publikovány 2 metaanalýzy, sledující výskyt hypertenze po delší období: 2 až 5 let bylo sledováno více než 4 000 nemocných po bariatrickém/metabolickém výkonu v celkem 22 studiích. K ústupu hypertenze došlo v téměř polovině případů [24]. A podle metaanalýzy 31 prospektivních a 26 retrospektivních studií, ve kterých bylo sledováno po dobu až 7 let přes 50 000 operovaných obézních, došlo ke zlepšení hypertenze u 65 % hypertoniků a k ústupu hypertenze u poloviny pacientů [25].
Za současného stavu poznání lze uzavřít, že pokles tlaku v důsledku dlouhodobého snížení tělesné hmotnosti je komplexní proces, zahrnující zmenšené množství viscerálního tuku, změny v produkci řady hormonů a adipokinů (zejména inzulinu, GLP1 a leptinu), ale i další faktory včetně snížení nitrobřišního tlaku. Samotná hypertenze není a zřejmě ani nebude indikací k provedení metabolických chirurgických výkonů.
Hyperurikemie
Hyperurikemie a dna jsou často asociovány s chronickými onemocněními, které jsou součástí metabolického syndromu. Vztah mezi hypertenzí a kyselinou močovou (KM) byl popsán již v 60. letech. V prospektivních studiích se tehdy prokázalo, že 26 % neléčených hypertoniků s normální funkcí ledvin má zvýšené hladiny KM, u pacientů s indikovanou antihypertenzní léčbou to bylo dokonce 58 % a u těch, kteří užívali diuretika dokonce 70 % [26]. Zvýšená hladina KM jak u normotenzních, tak hypertenzních jedinců vedla k poškození ledvin. Hypertenze je jedním z nejčastějších rizikových faktorů souvisejících s dnou a vyskytuje se až v 74 % u pacientů s dnavou artropatií. Některá antihypertenziva mohou ovlivňovat dnavé záchvaty u hypertoniků zvýšením hladiny KM, zvláště diuretika a betablokátory. Naopak léčba kalciovými blokátory s losartanem vedla k signifikantnímu poklesu dnavých záchvatů.
Může léčba hyperurikemie vést ke snížení krevního tlaku?
Feig et al sledoval dospívající hypertoniky s hyperurikemií, které rozdělil do 2 větví: v jedné větvi byli pacienti léčeni alopurinolem (200 mg 2krát denně) a ve druhé kontrolní větvi bylo pacientům podáváno placebo po dobu 4 týdnů. Ve skupině s alopurinolem došlo k dramatickému snížení TK – 86 % pacientů (19 z 22) se stalo normotenzními a v kontrolní skupině došlo k normalizaci pouze u 3 % pacientů (1 z 30) [27]. Byla to první placebem kontrolovaná studie, která prokázala snížení krevního tlaku snížením hladiny KM. V další studii Kanbay et al prokázal u pacientů s asymptomatickou hyperurikemií významné snížení systolického TK společně se snížením hladiny C-reaktivního proteinu léčbou alopurinolem [28]. Siu et al, kteří léčili pacienty s chronickým onemocněním ledvin a asymptomatickou hyperurikemií alopurinolem, také prokázali signifikantní snížení systolického TK [29]. Naopak u pacientů s chronickým onemocněním ledvin, u nichž přerušili podávání alopurinolu, došlo ke zvýšení TK a zhoršení renálních funkcí, pouze však u těch, kteří neměli v léčbě blokádu renin-angiotenzinové osy [30].
Závěr
Hypertenze zůstává stále klinickým problémem z hlediska dosažení cílových hodnot v běžné populaci. Proto kromě farmakologické léčby antihypertenzivy hledáme i další možnosti snížení hodnot TK léčbou rizikových faktorů (diabetes mellitus, dyslipidemie, obezita, hyperurikemie) v rámci metabolického syndromu.
prof. MUDr. Miroslav Souček, CSc.
miroslav.soucek@fnusa.cz
II. interní klinika LF MU a ICRC FN u sv. Anny v Brně
www.fnusa.cz
Doručeno do redakce 5. 8. 2016
Přijato po recenzi 2. 9. 2016
Sources
1. [Expert Panel on Detection, Evaluation and Treatment of High Blood Cholesterol in Adult]. Executive Summary of the Third Report of the National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, in Adults (Adult Treatment Panel III). Jama 2001; 285(19): 2486–2497.
2. Rosolová H. Kardiometabolický syndrom. In: Rosolová H et al. Preventivní kardiologie v kostce. Axonite CZ: Praha 2013. ISBN 978–80–904899–5–0.
3. Yusuf S, Haewken S, Ounpuu S et al. Effect of potentially modifiable risk factors associated with myocardial infarction in 52 countries (the INTERHEART study): case-control study. Lancet 2004; 364 (9438): 937–952.
4. Haluzík M. Antihypertenzní účinky inkretinové léčby u diabetes mellitus 2. typu. In: Widimský J jr (ed). Arteriální hypertenze – současné klinické trendy XI. Triton: Praha 2013: 2–39. ISBN 9788073876753.
5. Klonoff DC, Buse JB, Nielsen LL et al. Exenatide effects on diabetes, obesity, cardiovascular risk factors and hepatic biomarkers in patients with type 2 diabetes treated for at least 3 years. Curr Med Res Opin 2008; 24(1): 275–286.
6. Zinman B, Schmidt WE, Moses A et al. Achieving a clinically relevant composite outcome of an HbA1c of pod 7% without weight gain or hypoglycaemia in type 2 diabetes: a meta-analysis of the liraglutide clinical trial programme. Diabetes Obes Metab 2012; 14(1): 77–82. Dostupné z DOI: <http://dx.doi.org/10.1111/j.1463–1326.2011.01493.x>.
7. Buse JB, Rosenstock J, Sesti G et al. Liraglutide once a day versus exenatide twice a day for type 2 diabetes: a 26-week randomised, parallel-group, multinational, open-label trial (LESD-6). Lancet 2009; 374(9683): 39–47. Dostupné z DOI: <http://dx.doi.org/10.1016/S0140–6736(09)60659–0>.
8. White WB, Cannon CHP, Heller ST et al. [EXALMINE Investigators]. Alogliptin after Acute Coronary Syndrome in Patients with Type 2 Diabetes. N Engl Med 2013; 369(14):1327–1335. Dostupné z DOI: <http://dx.doi.org/10.1056/NEJMoa1305889>.
9. Scirica BM, Bhatt DL, Braunnwald E. [SAVOR-TIMI 53 Steering Committee and Investigators]. Saxagliptin and Cardiovascular Outcomes in Patients with Type 2 Diabetes Mellitus. N Engl J Med 2013; 369(14): 1317–1326. Dostupné z DOI: <http://dx.doi.org/10.1056/NEJMoa1307684>.
10. Bethel MA, Green JB, Milton J et al. Regional, age and sex differences in baseline characteristics of patients enrolled in the Trial Evaluating Cardiovascular Outcomes with Sitagliptin (TECOS). Diabetes Obes Metab 2015; 17(4): 395–402. Dostupné z DOI: <http://dx.doi.org/10.1111/dom.12441>.
11. Weber MA, Mansfield TA, Alessi F et al. Effects of Dapagliflozin on Blood Pressure in Diabetic Patients With Hypertension Inadequately Controlled by a Renin-Angiotensin. System blocker. Annual Meeting of the American Heart Association, Dallas, USA, 2013: Poster 2095.
12. Weber MA, Mansfield TA, Alessi F et al. Dapagliflozin for Reduction of Blood Pressure in Diabetic Patients Inadequately Controlled With Combination Antihypertensive Regimen. Meeting of the American Heart Association, Dallas, USA, 2013: Poster 2097.
13. Svačina Š. Nová antidiabetika, jejich tolerance a bezpečnost. In: Widimský J (ed). Arteriální hypertenze – současné klinické trendy XIII. Triton: Praha 2015: 9–14. ISBN 9788073878832.
14. Nickenig G. Should angiotensin II receptor blockers and statins be combined? Circulation 2004; 110(8): 1013–1020.
15. 15.Vrablík M. Hypertenze a dyslipidemie: synergie v patogenezi i prevenci aterosklerózy. In: Widimský J (ed). Arteriální hypertenze – současné klinické trendy XII. Triton: Praha 2014: 47–55. ISBN 978–80–7387–763–7
16. Borghi C, Dormi A, Veronesi M et al. Association between different lipid-lowering treatment strategies and blood pressure control in the Brisighella Heart Study. Am Heart J 2004; 148(2): 285–292.
17. Prandin MG, Cicero AF, Dormi A et al. Prospective evaluation of the effect of statins on blood pressure control in hypertensive patients in clinical practice. Nutr Metab Cardiovasc. Dis 2010; 20(7): 512–518. Dostupné z DOI: <http://dx.doi.org/10.1016/j.numecd.2009.05.010>.
18. Juncos LI, Jucos LA, Garcia NH. The antihypertensive actions of statins: modulation by salt intake. Am J Hypertens 2012; 25(11): 1140–1148. Dostupné z DOI: <http://dx.doi.org/10.1038/ajh.2012.105>.
19. Banach M, Nikfar S, Rahimi R et al. The effects of statins on blood pressure in normotensive or hypertensive subjects – a meta-analysis of randomized controlled trials. Int J Cardiol 2013 Oct 3: 168(3): 2816–2824. Dostupné z DOI: <http://dx.doi.org/10.1016/j.ijcard.2013.03.068>.
20. Sucharda P. Vedou výkony metabolické chirurgie k dlouhodobému ovlivnění krevního tlaku? In: Arteriální hypertenze – současné klinické trendy XIII. Triton: Praha 2015: 23–29. ISBN 9788073878832.
21. Staessen J, Fagard R, Emery A. The relationship between body weight and blood pressure. J Hum Hypertens 1988; 2(4): 207–217.
22. Sugerman HJ, Wolfe LG, Sica DA et al. Diabetes and hypertension in severe obesity and effects of gastric bypass-induced weight loss. Ann Surg 2003; 237(6): 751–756.
23. Hinojosa MW, Varela JE, Smith BR et al. Resolution of systemic hypertension after laparoscopic gastric bypass. J Gastrointest Surg 2009; 13(4): 793–797. Dostupné z DOI: <http://dx.doi.org/10.1007/s11605–008–0759–5>.
24. Ricci C, Gaeta M, Rausa E et al. Long-Term Effects of Bariatric Surgery on Type II Diabetes, Hypertension and Hyperlipidemia: A Meta-Analysis and Meta- Regression study with 5-Year Follow-Up. Obes Surg 2015; 25(3): 397–405. Dostupné z DOI: <http://dx.doi.org/10.1007/s11695–014–1442–4>.
25. Wilhelm SM, Young J, Kale-Pradhan PB. Effect of bariatric surgery on hypertension: a meta-analysis. Ann Pharmacother 2014; 48(6): 674–682. Dostupné z DOI: <http://dx.doi.org/10.1177/1060028014529260>.
26. Cannon PJ, Stason WB, Demartini EF et al. Hyperuricemia in primary and renal hypertension. N Engl J mEd 1966; 275(9): 457–464.
27. Feig DI, Soletsky B, Johnson RJ. Effect of allopurinol on the blood pressure of adolescents with newly diagnosed essential hypertension. JAMA 2008; 300(8): 924–932. Dostupné z DOI: <http://dx.doi.org/10.1001/jama.300.8.924>.
28. Kanbay M, Ozkara A, Selcoki Y et al. Effect of treatment of hyperuricemia with allopurinol on blood pressure, creatine clearance, and proteinuria in patients with normal renal functions. Int Urol Nephrol 2007; 39(4): 1227–1233.
29. Siu YP, Leung KT, Tong MK et al. Use of allopurinol in slowing the progression of renal disease through its ability to lower serum uric acid level. Am J Kidney Dis. 2006; 47(1): 51–59.
30. Talaat KM, El-Sheikh AR. The effect of mild hyperuricemia on urinary transforming growth factor beta and the progression of chronic kidney disease. Am J Nephrol 2007; 27(5): 435–440.
Labels
Angiology Diabetology Internal medicine Cardiology General practitioner for adultsArticle was published in
Athero Review

2016 Issue 3
Most read in this issue
- Arterin® – doplněk stravy v léčbě dyslipidemie: výsledky krátkodobého klinického sledování
- Aterogénna dyslipidémia – nový cieľ v kardiovaskulárnej prevencii
- Periférne artériové ochorenie dolných končatín a dyslipidémia
- Inhibítory proproteín konvertázy subtilizín/kexín typ 9 (PCSK9)
